『セレネース』と『リスパダール』、新旧の統合失調症の薬の違いは?~第一世代(定型)・第二世代(非定型)の抗精神病薬の効果と副作用
記事の内容
回答:効果が高く錐体外路障害も少ない『リスパダール』、体重や血糖値への影響が少ない『セレネース』
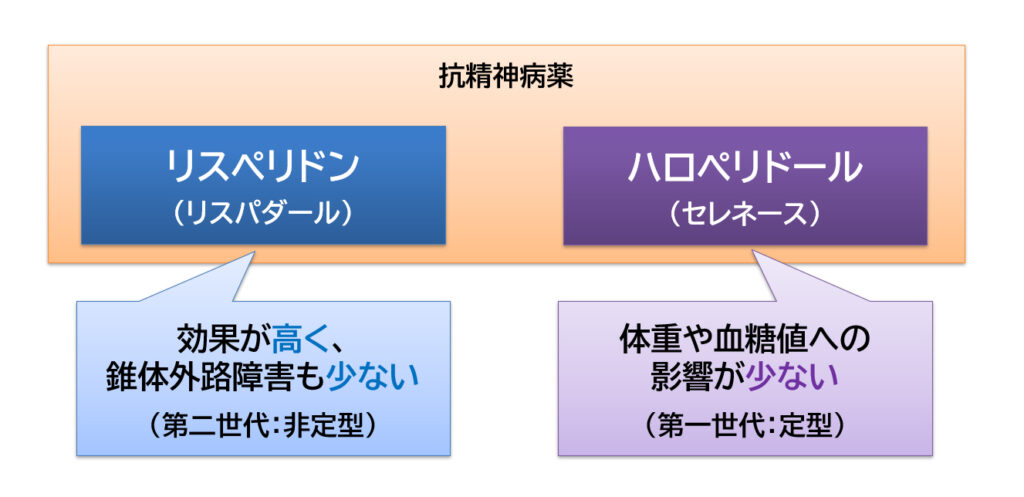
『リスパダール(一般名:リスペリドン)』と『セレネース(一般名:ハロペリドール)』は、どちらも統合失調症の治療薬です。
「リスペリドン」は、効果が高く、錐体外路障害の副作用も少ない「第二世代(非定型)抗精神病薬」です。
「ハロペリドール」は、体重や血糖値への影響が少ない「第一世代(定型)抗精神病薬」です。
現在は「リスペリドン」などの新しい「第二世代」の薬が第一選択ですが、体重が増えたり血糖値が上がったりといった代謝系の副作用が起きた場合には「ハロペリドール」などの古い「第一世代」の薬を使うこともあります。
回答の根拠①:効果が高く、錐体外路障害も少ない「リスペリドン」~統合失調症の”第一選択薬”
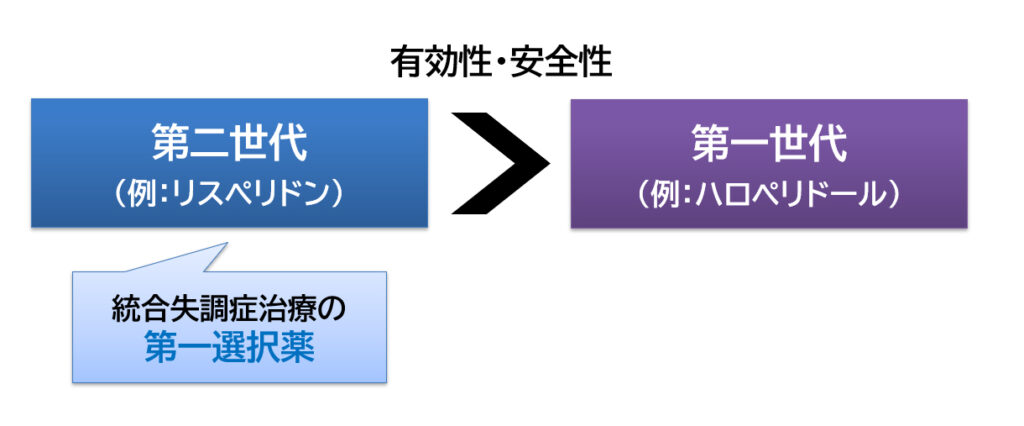
統合失調症は、急性期治療でも再発予防でも、「リスペリドン」などの「第二世代(非定型)」の薬の方が、「第一世代(定型)」の薬よりも効果が高く、さらに錐体外路障害や遅発性ジスキネジアなどの副作用も少ない1,2,3)ことがわかっています。
そのため、統合失調症の治療では「第二世代」の薬が第一選択薬として推奨されています4)。
この「第二世代」の抗精神病薬にも色々な種類がありますが、効果に関してはほとんど違いは確認されていません5,6)。しかし、特徴的な副作用は薬によって大きく異なることから、この副作用の違いから選ぶのが一般的です。
※「第二世代(非定型)」抗精神病薬と、特徴的な副作用の違い
| 分類 | 主な薬剤 | 特徴的な副作用 |
|---|---|---|
| SDA (セロトニン・ドパミン拮抗薬) | リスペリドン、ペロスピロン、ルシラドン、ブロナンセリン、パリペリドン | プロラクチン値の上昇5)による乳汁分泌や月経異常、性欲減退、射精障害 |
| MARTA (多元受容体作用抗精神病薬) | オランザピン、クエチアピン、クロザピン、アセナピン | 体重増加、血糖値上昇7) |
| DPA (ドパミン部分作動薬) | アリピプラゾール、ブレクスピプラゾール | 不眠や不安8)、胃腸障害 |
1) Int J Neuropsychopharmacol.16(6):1205-18,(2013) PMID:23199972
2) Mol Psychiatry.18(1):53-66,(2013) PMID:22124274
3) World Psychiatry.17(3):330-340,(2018) PMID:30192088
4) 日本神経精神薬理学会 「統合失調症の薬物治療ガイドライン(2022改訂版)」
5) Lancet.394(10202):939-951,(2019) PMID:31303314
6) Lancet.399(10327):824-836,(2022) PMID:35219395
7) Lancet Psychiatry.7(1):64-77,(2020) PMID:31860457
8) Ther Adv Psychopharmacol.7(1):29-41,(2017) PMID:28101322
抗精神病薬に特徴的な「錐体外路障害」や「ジスキネジア」などの副作用
抗精神病薬の副作用には、錐体外路障害やパーキンソニズム、ジスキネジア、アカシジア、ジストニアなど、あまり聞きなれないものがよく出て来るため、それぞれ具体的にどんな症状が現れるものなのかを知っておく必要があります。
・錐体外路障害(EPS:ExtraPyramidal-Symptoms)
→姿勢や運動に関わる錐体外路の障害で生じる症状全般を指すもの。パーキンソニズム、ジスキネジア(不随意運動)、アカシジア(静座不能症)、ジストニア(筋肉の痙攣や硬直)など様々な症状が現れる。
・パーキンソニズム
→パーキンソン病のような、手指が震える、筋肉が硬直する、身体の動きが遅くなって動きにくくなる、姿勢の維持が難しくなる、といった症状が現れるもの。
・ジスキネジア(不随意運動)
→自分の意志とは関係なく、口や舌、顔、手足などが動いてしまうもの。唇をすぼめる、口をもぐもぐさせる、舌を動かす、目を閉じにくい、手が震える、足が不規則に動くなど、様々な症状が現れる。
・アカシジア(静座不能症)
→強い不安や焦燥感から、じっとしていられなくなり、脚や身体を絶えず揺らす、歩き回る、立ったり座ったりを繰り返す症状。
・ジストニア(筋肉の痙攣や硬直)
→字を書く時に手が震える、首が勝手に傾いたり回ったりするなど、思い通りに身体を動かせない症状。
回答の根拠②:体重や血糖値への影響が少ない「ハロペリドール」~第一世代の薬の使いどころ
「ハロペリドール」などの「第一世代」の抗精神病薬は、「第二世代」の薬に比べて体重増加や血糖・脂質の値の上昇といった代謝系への影響が少なめです9)。
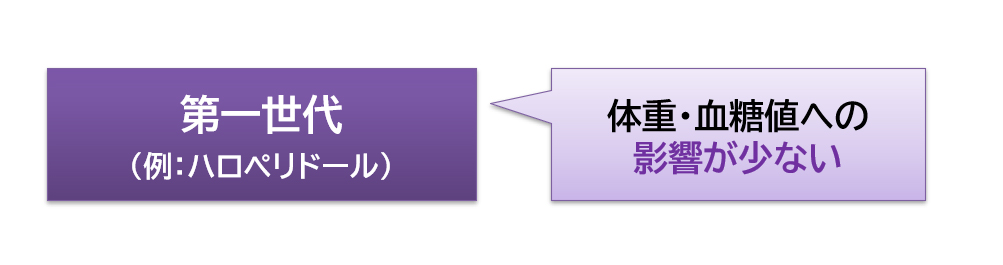
体重増加による外見の変化は服薬状況や対人関係に悪影響を及ぼし、血糖値や脂質値の上昇は心血管系疾患などの原因になります。そのため、こうした副作用で治療に支障を来たす場合には、「ハロペリドール」などの「第一世代」の薬を使うことがあります4)。
9) Lancet.373(9657):31-41,(2009) PMID:19058842
抗精神病薬は、基本的に併用しない
特定の状況下では、「第一世代」と「第二世代」の抗精神病薬を併用することで、より高い効果を得られることがあります10)。 しかし、どういった状況でどの組み合わせで併用するのが効果的かというデータは少ない上、併用すると副作用も確実に増えてしまうため、基本的に抗精神病薬は併用しません4)。
特に、日本では「クロルプロマジン換算」で600mg/日が抗精神病薬としての”十分量”と設定されている4)ため、安易にこれ以上の用量にはならないよう注意が必要です。
10) Schizophr Bull.35(2):443-57,(2009) PMID:18417466
薬剤師としてのアドバイス:どんな副作用が”困る”かは人それぞれなので、しっかり伝える
抗精神病薬は、薬によって特徴的な副作用が色々と異なるため、その人にとって”好ましくない副作用”を避けた選び方をすることが大切です。
ただ、眠くなっても困らないが体重は増えたら困る人、体重には無頓着でも性機能障害には敏感な人、性機能障害は気にしないが眠気が問題になる人など、どんな副作用が”好ましくない”かは、人によって様々です。
そのため、より自分に合った薬を選んでもらうためには、自分はどんな副作用を避けたいのか、逆にどんな副作用であれば問題になりにくいのか、といった情報を、できるだけ医師・薬剤師に細かく伝えておくことが重要です。
ポイントのまとめ
1. 『リスパダール(リスペリドン)』は、有効性・安全性に優れた統合失調症の第一選択薬である「第二世代」の抗精神病薬
2. 「第二世代」の抗精神病薬は、効果はだいたい同じだが特徴的な副作用は大きく異なる
3. 『セレネース(ハロペリドール)』は、体重や血糖値への影響が少ない「第一世代」の抗精神病薬
薬のカタログスペックの比較
添付文書、インタビューフォーム、その他資料の記載内容の比較
| リスペリドン | ハロペリドール | |
| 先発医薬品名 | リスパダール | セレネース |
| 薬効分類 | 第二世代(非定型)抗精神病薬 | 第一世代(定型)抗精神病 |
| 適応症 | 統合失調症、小児期の自閉スペクトラム症に伴う易刺激性 | 統合失調症、躁病 |
| 統合失調症治療の立ち位置4) | 第一選択薬 | 第二世代の薬で問題があった場合の選択肢 |
| 日本で使われ始めた時期 | 1996年 | 1964年 |
| 代謝に関わる酵素 | CYP3A4、CYP2D6 | CYP3A4、CYP2D6 |
| 妊娠中の安全性評価 | オーストラリア基準【C】 | オーストラリア基準【C】 |
| 授乳中の安全性評価 | MMM【L2】 | MMM【L3】 |
| 世界での販売状況 | 世界104ヵ国 | 欧米各国 |
| 剤型の規格 | 錠(1mg,2mg,3mg)、OD錠(0.5mg,1mg,2mg)、細粒(1%)、内用液(1mg/mL)、筋注(25mg,37.5mg,50mg) | 錠(0.75mg,1mg,1.5mg,3mg)、細粒(1%)、内服液(0.2%)、注(5mg) |
| 先発医薬品の製造販売元 | ヤンセンファーマ | 住友ファーマ |
| 同成分のOTC医薬品 | (販売されていない) | (販売されていない) |
+αの情報①:「リスペリドン」で高プロラクチン血症が起こりやすい理由
高プロラクチン血症の副作用も、「第二世代(非定型)」の薬の方が「第一世代(定型)」の薬よりも少ないことがわかっています11)。
しかし、「第二世代」の薬の中でも「リスペリドン」は血液脳関門を通過しにくく、その外にある下垂体に影響しやすい傾向があります12)。これが、「第二世代(非定型)」の薬の中では例外的に「リスペリドン」が高プロラクチン血症を起こしやすい原因の一つと考えられています。
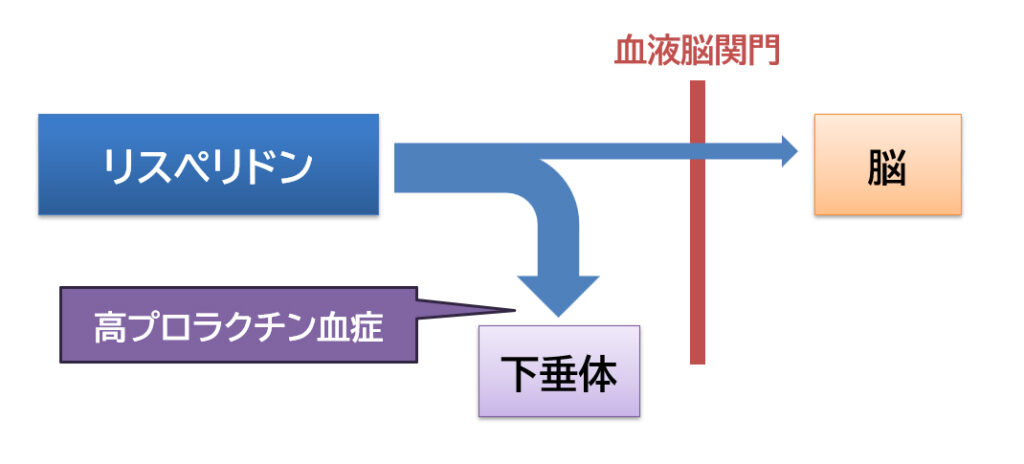
※脳内外の薬物濃度比(脳内/脳外の値) 12)
リスペリドン:1.61
オランザピン:2.70
ハロペリドール:2.40
11) Am J Psychiatry.166(2):152-63,(2009) PMID:19015230
12) J Clin Psychiatry.71(9):1131-7,(2010) PMID:20361897
+αの情報②:抗精神病薬は、退院を機に飲まなくなる人が多い
統合失調症の治療では、服薬実行率75%以上を維持できる人の割合が、退院後1ヶ月で80%、3ヶ月で70%、6ヶ月で60%を切ってしまうという調査があります13)。
症状が安定していても、服薬を止めると4人に1人は8週間以内に精神症状が再発するという報告もある14)ため、いかに薬を根気よく続けられるかが重要になります。
13) 臨床精神薬理.14:1551-60,(2011)
14) Cochrane Database Syst Rev.(1):CD006329,(2007) PMID:17253586
~注意事項~
◆用法用量はかかりつけの主治医・薬剤師の指示を必ずお守りください。
◆ここに記載されていることは「原則」であり、治療には各々の環境や状況により「例外」が存在します。










この記事へのコメントはありません。