『プレドニン』と『リンデロン』、同じステロイドの飲み薬の違いは?~作用時間と鉱質コルチコイド作用による使い分け
記事の内容
- 1 回答:副作用を減らす使い方をしやすい『プレドニン』、強力な効果を期待して使いやすい『リンデロン』
- 2 回答の根拠①:副作用を避けるための工夫をしやすい「プレドニゾロン」~作用時間が”ちょうど良い”ことのメリット
- 3 回答の根拠②:強力な抗炎症作用を期待した使い方もしやすい「ベタメタゾン」~鉱質コルチコイド作用が弱いことのメリット
- 4 回答の根拠③:妊娠中の安全性の違い~胎盤で分解される「プレドニゾロン」、胎児まで届く「ベタメタゾン」
- 5 薬剤師としてのアドバイス:ステロイドの副作用は、”現れやすい時期”がだいたい決まっている
- 6 薬のカタログスペックの比較
- 7 +αの情報①:ステロイドは、手術前などに”増量”することがある
- 8 +αの情報②:「生物学的半減期」とは?~血中濃度の半減期とは異なるステロイドの作用の指標
回答:副作用を減らす使い方をしやすい『プレドニン』、強力な効果を期待して使いやすい『リンデロン』
『プレドニン(一般名:プレドニゾロン)』と『リンデロン(一般名:ベタメタゾン)』は、どちらもステロイドの飲み薬です。
「プレドニゾロン」は、作用の長さが適度で、副作用を減らすために飲み方を工夫しやすい薬です。
「ベタメタゾン」は、電解質への影響が小さく、強力な効果を期待して高用量でも使いやすい薬です。
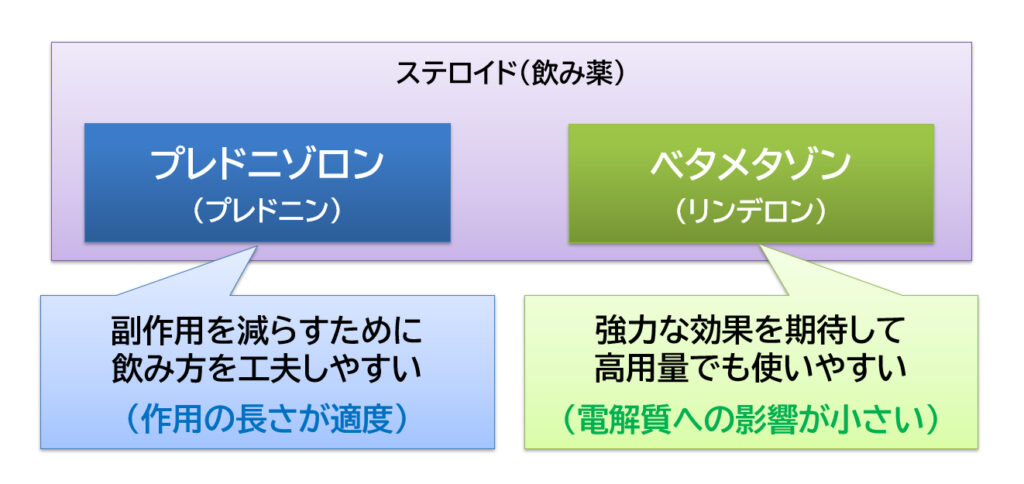
また、『プレドニン』は胎盤で分解されてしまうため胎児に影響しにくい、『リンデロン』は胎盤を通過しやすいためむしろ胎児への作用を期待した使い方をすることがある、という違いもあります。
回答の根拠①:副作用を避けるための工夫をしやすい「プレドニゾロン」~作用時間が”ちょうど良い”ことのメリット
全身作用を期待して使うステロイドは、その作用時間によって「短時間型」・「中間型」・「長時間型」の3つに分類されます1)。
※短時間型のステロイド内服薬(生物学的半減期:8~12時間)
『コートン(一般名:コルチゾン)』
『コートリル(一般名:ヒドロコルチゾン)』
※中間型のステロイド内服薬(生物学的半減期:12~26時間)
『プレドニン(一般名:プレドニゾロン)』
『メドロール(一般名:メチルプレドニゾロン)』
※長時間型のステロイド内服薬(生物学的半減期:36~54時間)
『リンデロン(一般名:ベタメタゾン)』
『デカドロン(一般名:デキサメタゾン)』
「プレドニゾロン」は、作用時間が短過ぎず長過ぎもしない「中間型」の薬です。そのため、隔日(1日おき)で服用したり、あるいは生体リズムに合わせて朝に多めに服用したり、といった工夫で副作用を軽減できる2,3)という特徴があります。
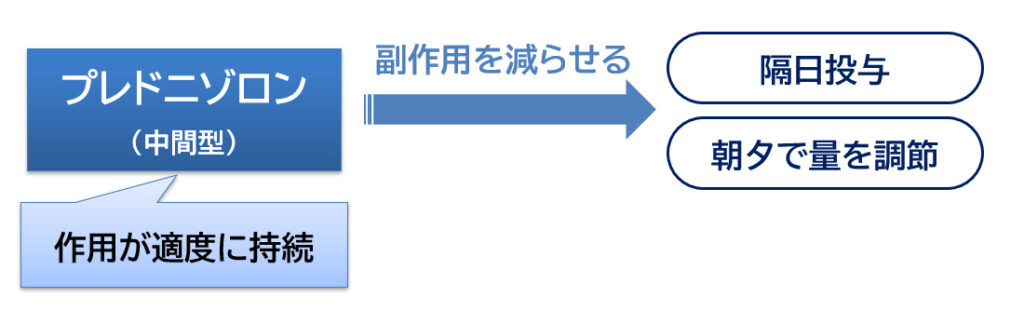
ステロイドによる治療では色々な副作用が問題になりますが、飲み方の工夫でそのリスクを低く抑えられる「プレドニゾロン」は非常に便利な薬と言えます。
1) Allergy Asthma Clin Immunol.9(1):30,(2013) PMID:
2) J Asthma.25(4):219-48,(1988) PMID:2846506
3) Indian J Endocrinol Metab.28(4):350-362,(2024) PMID:39371659
回答の根拠②:強力な抗炎症作用を期待した使い方もしやすい「ベタメタゾン」~鉱質コルチコイド作用が弱いことのメリット
ステロイドの作用には、炎症を抑える「糖質コルチコイド作用」と、電解質に影響する「鉱質コルチコイド作用」があります。
「ベタメタゾン」は0.6mgで、「プレドニゾロン」5mgと同等の抗炎症作用を示す強力なステロイドですが、「鉱質コルチコイド作用」はほとんどありません4)。そのため、強力な効果を期待して高用量で用いる場合にも、「鉱質コルチコイド作用」が関わる体液貯留や血圧上昇など5)のリスクは抑えつつ使うことができます。
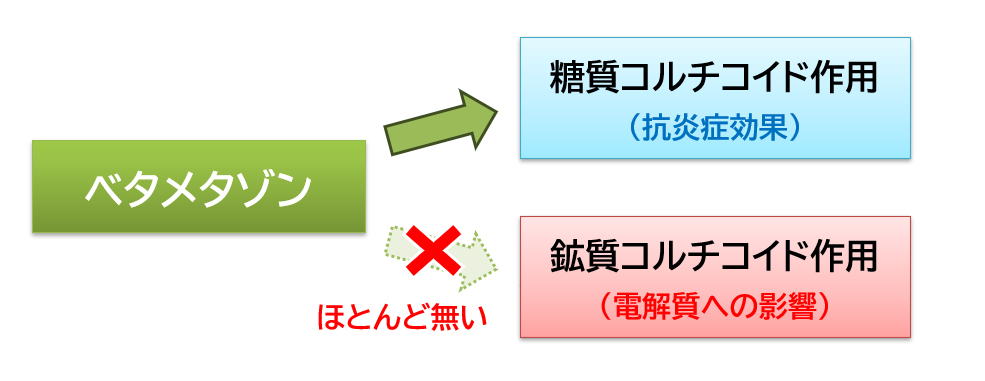
ただし、「糖質コルチコイド作用」に基づく不眠や高血糖、体重増加、にきび、免疫低下、骨粗鬆症、筋力低下などの副作用は「ベタメタゾン」でも多く起こる6)ため、特に高用量で使う場合には注意が必要です。
4) リンデロン錠 インタビューフォーム
5) Kidney Int.31(5):1213-24,(1987) PMID:3298796
6) Dermatol Pract Concept.13(4):e2023255,(2023) PMID:37992355
”作用時間の長さ”が有益なこともある
「ベタメタゾン」や「デキサメタゾン」は作用時間が長いため、隔日投与や朝夕で用量を調節しても、副作用回避にはあまり効果的ではありません。しかし、一方でクループ症候群などに使う場合、その作用の長さから効果が持続し、症状のぶり返しを少なく抑えられることがあります7)。
7) Open Nurs J.11:241-261,(2017) PMID:29290883
回答の根拠③:妊娠中の安全性の違い~胎盤で分解される「プレドニゾロン」、胎児まで届く「ベタメタゾン」
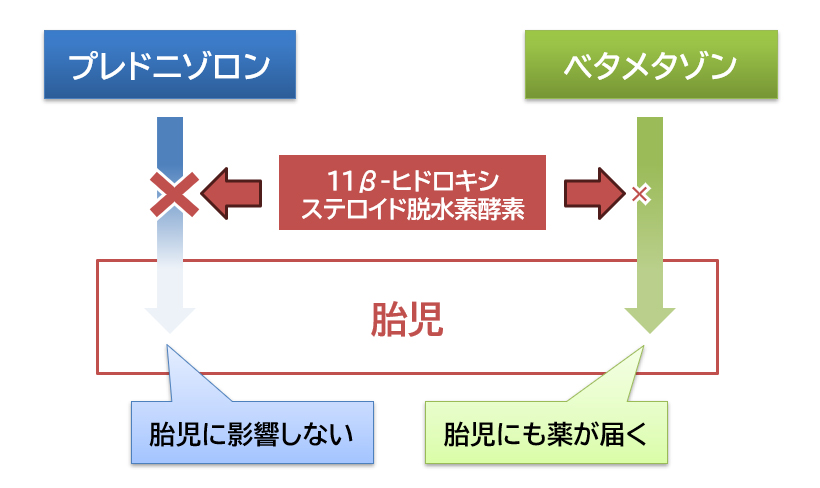
「プレドニゾロン」は、胎盤に多く存在している「11β-ヒドロキシステロイド脱水素酵素(2型)」によって90%近くが不活性化されてしまう8)ため、1日20mg以下の量であれば胎児に影響しない9)ことが確認されています。
一方で「ベタメタゾン」は30%程度しか不活性化されない8)ため、胎児にまで薬が届きやすい傾向にあります。この特性を活かし、「ベタメタゾン」は早産リスクが高い場合に胎児の肺成熟を促す目的で使うことがあります10)。
このことから、妊娠中の安全性は「プレドニゾロン」の方が高く評価されています。
※妊娠中の安全性評価
プレドニゾロン:オーストラリア基準【A】
ベタメタゾン :オーストラリア基準【B3】
8) Front Horm Res.36:146-64,(2008) PMID:18230901
9) B J Dermatol.165(5):943-52,(2011) PMID:21729030
10) Obstet Gynecol.130(2):e102-e109,(2017) PMID:28742678
薬剤師としてのアドバイス:ステロイドの副作用は、”現れやすい時期”がだいたい決まっている
ステロイドと聞くと、効果も高い反面、色々な副作用があって”怖い薬”と思われがちです。確かに、塗り薬や点鼻、吸入のような局所作用を目的とした薬と違って、「プレドニゾロン」や「ベタメタゾン」のように内服や注射で使うステロイドは全身に作用するため、様々な副作用を起こす恐れがあります。
しかし、ステロイドの副作用に関しては、どんな時期にどういった副作用が現れやすいのか、といった傾向が、だいたいわかっています11,12)。
| 時期 | 現れやすい副作用 |
|---|---|
| 開始日 | 精神系 (食欲亢進、不眠、精神高揚) |
| 数日後 | 鉱質コルチコイド作用 (体液貯留・浮腫、Na/K変動、血圧上昇) |
| 2~3週間後 | 代謝・内分泌系 (視床下部-下垂体抑制、外傷の治癒遅延、血糖値上昇) |
| 1~2ヶ月後 | 免疫低下、外観の変化 (感染症、にきび、多毛、中心性肥満) |
| 数ヶ月後以降 | 骨や筋肉、皮膚、眼への影響 (骨粗鬆症、ステロイド筋症、皮膚委縮、白内障・緑内障) |
そのため、ステロイドも医師・薬剤師の指示を守って使うことはもちろん、時期ごとに現れやすい副作用には特に注意を払い、症状によっては副作用対策の薬を追加することも視野に、必要な対策を個々に講じていくことが重要になります。
こうした対策をより効果的に行うためにも、医師や薬剤師としっかりコミュニケーションをとり、体調変化などの情報も具体的に共有することをお勧めします。
11) Allergy Asthma Clin Immunol.9(1):30,(2013) PMID:23947590
12) Osteoporos Int.13(10):777-87,(2002) PMID:12378366
ポイントのまとめ
1. 『プレドニン(プレドニゾロン)』は、作用時間が適度なため”隔日投与”や”朝夕での用量調節”で副作用を軽減しやすく、胎盤をほとんど通過しない
2. 『リンデロン(ベタメタゾン)』は、作用時間が長めで、電解質への影響が少なく、胎盤をある程度通過できる
3. ステロイドで現れやすい副作用は、服用を始めてからの時期ごとに特徴があるため、事前に備えることができる
薬のカタログスペックの比較
添付文書、インタビューフォーム、その他資料の記載内容の比較
| プレドニゾロン | ベタメタゾン | |
| 先発医薬品 | プレドニン | リンデロン |
| ステロイドとしての分類 | 中間作用型 | 長時間作用型 |
| 血中濃度の半減期 | 2.5時間 | 3.5時間 |
| 生物学的半減期 | 12~36時間 | 36~72時間 |
| 糖質コルチコイド作用の強度 (ヒドロコルチゾン1に対して) | 4 | 25 |
| 鉱質コルチコイド作用の強度 (ヒドロコルチゾン1に対して) | 0.8 | <0.01 |
| 国際誕生年 | 不明 | 不明 |
| 妊娠中の安全性評価 | オーストラリア基準【A】 | オーストラリア基準【B3】 |
| 授乳中の安全性評価 | MMM【L2】 | MMM【L3】 |
| 世界での販売状況 | 全世界 | 全世界 |
| 剤型の規格 | 錠(5mg) | 錠(0.5mg)、散(0.1%)、シロップ(0.01%)、坐剤(0.5mg,1.0mg) |
| 先発医薬品の製造販売元 | シオノギファーマ | シオノギファーマ |
| 配合剤 | なし | セレスタミン配合錠(クロルフェニラミン+ベタメタゾン) |
| 同成分のOTC医薬品 | (販売されていない) | (販売されていない) |
+αの情報①:ステロイドは、手術前などに”増量”することがある
ステロイドを数週間程度でも続けて服用していると、身体は自力でステロイドをあまり分泌しなくなってきます(副腎抑制)13,14)。ステロイドの服用をやめれば比較的すぐに元に戻りますが、そのままの状態で手術などを受けて身体に大きなストレスがかかると、体内でステロイドが急激に不足し、場合によっては生命の危機に陥ることもあります(副腎クリーゼ)。
そのため、手術に際しては、そのストレスの大きさに応じてステロイドを増量して服用する、といった対応をとる15)ことがあります。
また、ステロイドの服用を急にやめると、その場合も体内でステロイドが不足状態に陥ることがあるため、薬を止める際には1~2週間ごとに徐々に薬の量を減らしていく”漸減”という方法で行う必要があります。
13) Lancet.355(9203):542-5,(2000) PMID:10683005
14) Diagnostics (Basel).11(4):728,(2021) PMID:33923971
15) J Endocr Soc.7(2):bvac185,(2022) PMID:36545644
+αの情報②:「生物学的半減期」とは?~血中濃度の半減期とは異なるステロイドの作用の指標
ステロイドは、受容体との親和性が非常に高いため、血液中から薬が消失しても、簡単に受容体からは離れません。そのため、血液中の濃度が低くなってきても、ステロイドとしての薬理作用はしばらく続くことになります。
このとき、ステロイドとしての薬理作用が半分に減っていく時間を「生物学的半減期」と呼び、血中濃度の半減期とは別の指標として扱います。
~注意事項~
◆用法用量はかかりつけの主治医・薬剤師の指示を必ずお守りください。
◆ここに記載されていることは「原則」であり、治療には各々の環境や状況により「例外」が存在します。










この記事へのコメントはありません。